子宮鏡は おなかも子宮も傷つけず 子宮の中で 筋腫だけを削り取れます
子宮鏡とは
子宮鏡は腟から子宮口を通り子宮内を観察する内視鏡です。CCDカメラとビデオモニターが発達し、鮮明な拡大画面の元で子宮の中での治療が可能になってきました。観察だけなら、細くて柔らかいタイプでは麻酔なしで外来診察室で使えるものもあります。子宮筋腫の治療では子宮内で筋腫を確認し,先端の電気メスで筋腫を焼いたり削ったりして、筋腫だけを取り除きます。麻酔は必要ですが、子宮を切らないので翌日には痛みもなく退院できて、数日で仕事も再開できます。
NHK ためしてガッテン 「子宮筋腫治療の最前線」で、当施設の子宮鏡治療が紹介されました。
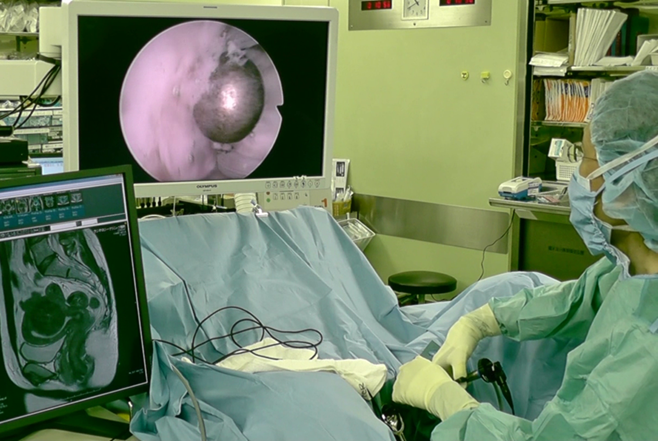
MRI画像を参考に、正面のモニター画面で拡大された子宮内の状態を見て子宮鏡を操作します。子宮筋腫を子宮筋層から分離しているところで、モニター画面にはボール状の電気メスが見えています。
子宮鏡 解説動画
子宮鏡で取れる筋腫
生理の出血が多くなる筋腫は基本的に子宮鏡による治療が可能です。
子宮全摘されている子宮筋腫の約70%は、子宮鏡により症状が改善します。
粘膜下筋腫と内側に隆起する筋層内筋腫は可能で,子宮腺筋症も可能な場合があります。筋腫の種類、大きさ、位置により,可能かどうかは医師の経験と技術で決まります。切らない筋腫治療センターで治療した方の多くは、他の病院で「子宮全摘、開腹手術、腹腔鏡手術」を予定または勧められていました。
下の写真は紙粘土で作った子宮筋腫の模型,正面からの断面です。子宮筋層(子宮の壁)は血管が豊富でやや赤く,筋腫は血管が少なく薄黄色です。子宮腔(子宮の内側)は,赤みを帯びた粘膜(子宮内膜)で内張りされ、生理の出血は内膜で起こります。
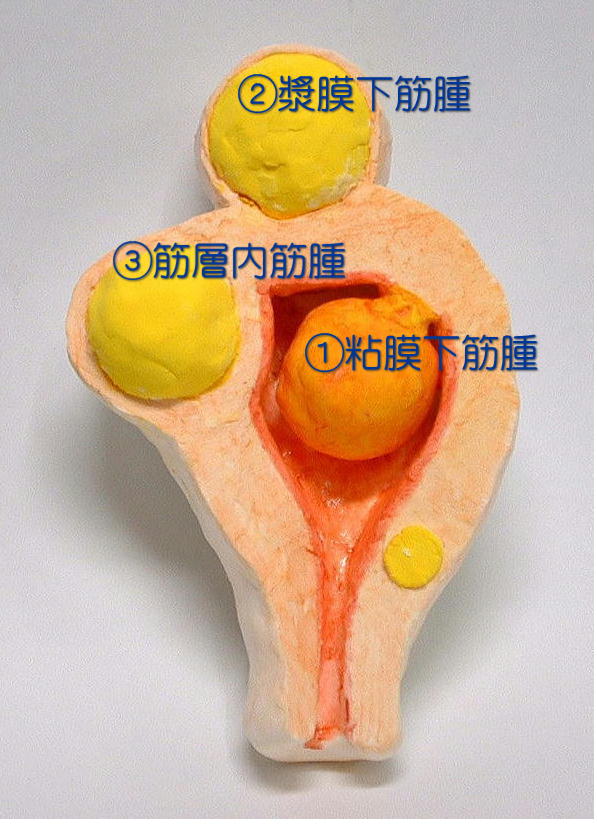 ①粘膜下筋腫は子宮内膜で覆われ、1㎝程度の小さなものでもの生理が増え、貧血になります。子宮腔・内膜は受精卵・胎児が育つ場所で,粘膜下筋腫は妊娠の妨げになるので摘出が必要です。
①粘膜下筋腫は子宮内膜で覆われ、1㎝程度の小さなものでもの生理が増え、貧血になります。子宮腔・内膜は受精卵・胎児が育つ場所で,粘膜下筋腫は妊娠の妨げになるので摘出が必要です。②漿膜下筋腫は子宮の外にコブ状に発育し、10cmくらいの大きさでも生理の量は増えず、妊娠への影響も少ないのでほとんどは治療不要です。
③筋層内筋腫は内向きに発育すれば粘膜下筋腫に近いものとなり,外向きに発育すれば漿膜下筋腫に近いものとなります。
「子宮鏡治療が適するか、腹腔鏡のほうがよいか」の検討にはMRIが重要です。切らない筋腫治療センターでは初診時にMRIを撮り、即時に診断します。(詳しくは 初診~手術までの流れ をごらんください)
子宮鏡治療後の妊娠出産
他の病院で開腹や腹腔鏡手術を予定していたけれど、子宮鏡手術ができて妊娠出産した人たちがたくさんいます。
以下のMRI画像は下腹部縦切りの断面で画面右が背中です。
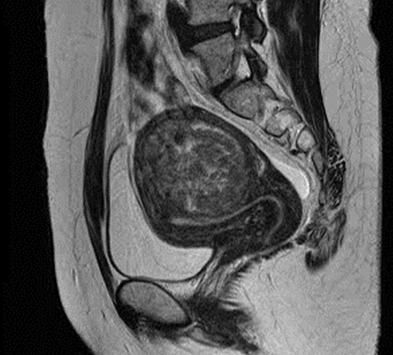
4cmの筋層内筋腫で「子宮鏡は無理」と言われ、開腹手術の予定でしたが、子宮鏡で摘出し妊娠出産できました。
多くの医師は「筋層内筋腫は子宮鏡で取れない」と思っています。
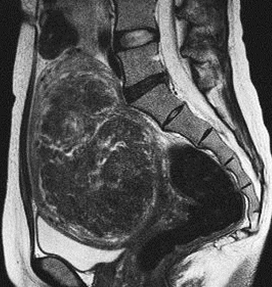
おへそ近くまで大きくなった13cmの筋腫でした。開腹手術の予定でしたが、子宮鏡で摘出し妊娠出産しました。
「子宮鏡で取れるのは4~5cmまで」と思っている医師が多いです。
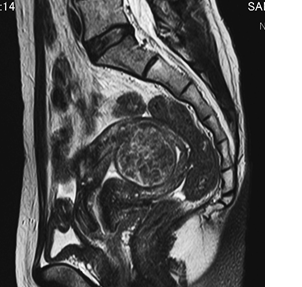
4cmの粘膜下筋腫で腹腔鏡手術の予定でしたが、子宮鏡で取り妊娠出産しました。子宮の内側の筋腫は腹腔鏡では子宮筋層を大きく切りますが、子宮鏡は筋層を切らずにすみます。
腹腔鏡手術は普及しましたが、子宮鏡ができる医師はまだ少ないのが現実です。腹腔鏡を行なう医師が「おなかに傷を作らず翌日退院でき帝王切開の必要がない子宮鏡」も行なうようになることが望まれます。
他施設でのMRIデータがあればメールでお答えします。相談は無料です。
帝王切開しなくていい ?
開腹筋腫摘出術(核出術)では,子宮の傷が癒えるまで半年くらい妊娠を控え,出産時の陣痛で傷跡が裂けることを避けるため帝王切開が勧められます。腹腔鏡手術では,おなかの傷は小さいですが,子宮筋層を切ったり縫ったりするので,子宮筋層へのダメージは開腹と同等です.
筋層を縫い合わせた傷が治る過程で,子宮と膀胱,腹膜などが癒着することも問題になり,卵管との癒着が起これば不妊の原因にもなります.腹腔鏡は術後の癒着が開腹よりもずっと少ない利点がありますが、子宮鏡手術はこれらの問題がまったくなく,生理が再開すればすぐに妊娠してもよく,帝王切開も必要ありません。
子宮鏡なら日帰りできる ?
子宮鏡を子宮内に入れ子宮内で操作するためには、子宮口を広げる必要があります。小さな粘膜下筋腫で出産経験がある人なら、日帰りも可能な場合もありますが、麻酔をしても十分に広がらない事もあるので、前日から入院してもらっています。
粘膜下筋腫または子宮内腔の変形をきたすような筋層内筋腫は,1cmくらいの小さなものでも,生理の量が増えたり,生理痛が強くなったりします。これらは,今までは核出術または子宮全摘しかないとされてきましたが,開腹または腹腔鏡で行われていた手術が,子宮鏡でできるようになれば痛みははるかに少なく,入院日数もすくなくてすみます。
従来は4-5cmまでの筋腫が限界と考えられてきましたが,術前に偽閉経療法を行い筋腫を縮小させれば10cm程度の大きなものでも可能になっています。粘膜下筋腫がある子宮腔は腟と続いているので,腟から入れる子宮鏡を用いれば,粘膜下筋腫なら,お腹も子宮筋層も傷つけずに摘出でき,手術翌日には痛みもなく退院できます。
退院後2~3日で仕事の再開も可能です。
リュープリンは必要 ?
子宮鏡治療は子宮腔内で行う治療です。子宮腔を内張りしている子宮内膜は排卵から生理直前までの期間に厚くなり充血しています。内膜が厚いと筋腫の境界がわかりにくく、充血した内膜は出血しやすく視界を妨げます。また、子宮鏡の先端の電気メスで筋腫を削る時に、筋腫が大きいと時間がかかり、術中の出血量が増えます。これらの問題を軽減するため手術前に「偽閉経療法」が必要です。
50歳くらいで卵巣の女性ホルモン分泌が止まり閉経しますが、閉経後は子宮内膜も筋腫も萎縮します。卵巣の働きを一時的に休止させる薬(注射)がリュープリンです。筋腫の大きさなどによりますが、この注射を4週間ごとに1~4回くらい行う必要があります。
人工的に閉経状態を作るので、さまざまな更年期症状が起こることがあります。初回注射後は一時的に女性ホルモンが増えますが、3週間ほどで低下してくるので副作用が起こる場合は、このころからです。
一番多いのは「上半身から顔のほてり、発汗」で、9割くらいの人に起こります。そのほかに、頭痛、肩こり、不眠、イライラ、動悸などがありますが、これらは少ないです。4回くらい続けると1割くらいの人に関節痛・筋肉痛が出ます。切らない筋腫治療センターでは原則としてリュープリンを使いますが、注射のつど、副作用の有無についてお尋ねしています。ネット上では「リュープリンの副作用はつらい」と書かれているものが見られますが、このような人は実際はごくわずかです。まったく副作用がない人もいますが、症状が現れた場合は症状に応じて漢方薬を処方しています。いずれの症状も注射が終わって生理が再開すれば消失しますので、心配いりません。
腹腔鏡やMEAとの違い
MEA(Microwave Endometrial Ablationマイクロ波アブレーション)は、過多月経に対して保険で認められた手術「子宮鏡下子宮内膜焼灼術」です。
マイクロ波は電子レンジに使われる波長の短い電磁波です。Endometrial Ablation とは子宮内膜の「除去、切除、破壊」という意味で、子宮腔内にマイクロ波発生装置を入れ、子宮内膜を焼き潰し生理が起こらないようにする治療です。
腹腔鏡手術・子宮鏡治療・MEAは、いずれも内視鏡を用い筋腫の症状を改善する治療です。 開腹の筋腫摘出術(筋腫核出術)は、子宮筋層を切開し筋腫を取り除き筋層を縫合しますが、腹腔鏡も同じことをするので子宮筋層のダメージがあります。
漿膜下筋腫は少しの切開と縫合ですみますが,子宮内腔にある筋腫は子宮を大きく切る必要があります。 子宮鏡・MEAはおなかに傷はなく子宮を切る事も縫うこともしませんから、子宮筋層へのダメージは腹腔鏡よりもずっと少なくすみます。MEAでは妊娠できなくなりますが、子宮鏡では筋腫の摘出により妊娠しやすくなります。
MEAを採用しない理由 (詳細)
昔から行われてきた子宮内膜掻爬術は内膜の表面をかき取るだけなので、内膜がすぐに再生し過多月経の治療にはなりませんでしたが、MEAでは内膜を焼ききり再生させないことをめざしています。
子宮鏡手術でも,筋腫を摘出する時に子宮内膜を全面切除することは可能なので,必要に応じてこれを行なっています。 内膜が再生しなければ生理の出血は起こりませんが、内膜は受精卵が着床し発育する場なので、妊娠を希望している人にはMEAは行えません。
過多月経の原因のほとんどか、粘膜下筋腫または子宮内腔に隆起した筋層内筋腫ですから、「保険適応が過多月経」ということで実際には子宮筋腫に行われています。
MEAが適さないのは「子宮筋層が薄い場合,大きな筋腫,内腔拡張が強い場合」とされています。 子宮筋層が薄いと,MEAの熱が子宮の外側にある腸や膀胱にまで及び,これらに障害を与える可能性があるからです。卵管の近くは子宮筋層が薄いので,マイクロ波を強く当てることができません。
粘膜下筋腫または子宮内腔に隆起した筋層内筋腫があると,子宮腔が拡張します。拡張した子宮腔と隆起した子宮内膜は,すべて子宮内膜に覆われているため生理の出血が増えるのですが,この場合,子宮内腔が複雑な構造になり,マイクロ波による加熱は温度差のムラが生じます。このため,一部の内膜は壊死を免れ再増殖します。
マイクロ波が直接あたった筋腫の表面は壊死しますが,筋腫の中のほうや深いところなどまでは熱が及ばないので筋腫そのものは残ります。
子宮鏡手術では症状の原因となっている筋腫の除去が可能で,その筋腫が取れれば再増大はありませんが,MEAでは筋腫そのものは取れず,一時的に生理の出血が減っても,また増えてくることがあるわけです。だから,MEAの保険適応は「子宮筋腫」とはなっていないのです。
子宮筋腫の手術では摘出した腫瘍は必ず「病理組織検査」をし「子宮筋腫」であることを確認します。手術前に,子宮肉腫,子宮内膜癌などの子宮筋腫に類似した悪性腫瘍をMRIや細胞診でチェックしますが、100%完全には診断できないので「確定診断」として病理組織検査をするわけです。しかし,MEAでは熱による細胞の壊死のため病理組織検査ができないので,術前に診断できなかった悪性腫瘍があったとしても気付かれず,熱による壊死を免れた悪性細胞が生き残れば致命的なことになる可能性があります。
MEAは患者さんの身体的負担と経済的負担は子宮鏡と同等ですが、装置本体が高価で消耗品も高額です。 あえて長所を挙げるなら、開発にあたった当事者がもらした「子宮鏡手術の技術が未熟な医師でも可能」ということくらいです。MEAが保険診療可能となった時に、「切らない筋腫治療」のひとつとして採用を検討しましたが、子宮鏡治療に及ばないと結論しました。
子宮鏡は なぜ普及していない
子宮鏡手術の難易度は,「筋腫の大きさ,子宮腔内への突出率,筋腫の位置,筋腫の数」などにより大きく変わり,経験のある医師は限られますが,一般的には4~5cm以下の粘膜下筋腫が対象とされ,摘出しようとした筋腫が完全摘出できていないこともあり,その場合は取り残し部分が再増大します。このため,難易度の高い筋腫では執刀医が技術的に自信がない場合は,腹腔鏡や開腹手術をすることになります。
子宮鏡手術は保険で認められた手術ですが,開腹手術・腹腔鏡手術とは,まったく異なる手術ですので,書物やビデオで見ただけではできません。
子宮鏡手術は,小さな粘膜下筋腫または内膜ポリープを対象として始められ、特に子宮の内側にキノコ状に飛び出したタイプの粘膜下筋腫が取りやすいので,このような例が適応とされてきましたが,このような例は数が少なく大学病院などでさえ年間に10件程度しかないので,経験がない医師が多く、指導できる医師がほとんど育たず,なかなか普及しないのです。
いまだに「小さな粘膜下筋腫にしかできない」と認識している医師が多く,研鑽に励む医師が増えず,多くの患者さんが開腹や腹腔鏡で手術されているのは悲しい事です。
